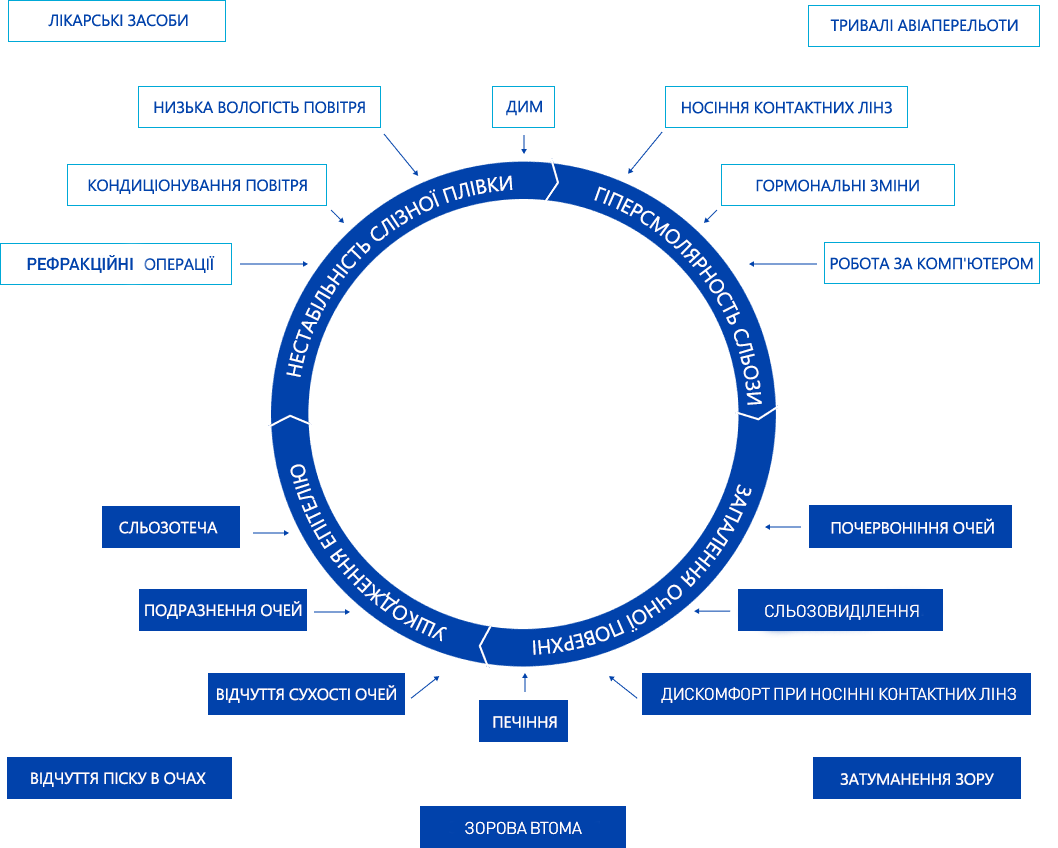
Синдром сухого ока – одне з найпоширеніших офтальмологічних захворювань, що характеризується змінами в рогівці ока. У медичній літературі його також називають сухим кератокон’юнктивітом – буквально ця назва означає “сухість рогівки ока”.
Існують два типи захворювання:
1 тип
Залози продукують недостатньо сльози.
2 тип
Сльоза надто інтенсивно випаровується з поверхні ока.
Незалежно від механізму розвитку захворювання, симптоми при обох його типах схожі, адже в будь-якому випадку порушується щільність і цілісність сльозової плівки. Саме вона повинна зберігати необхідний рівень вологості рогівки. Ця ж плівка захищає очі від забруднення та дрібних травм.
Вікові зміни
Причиною розвитку синдрому 1 типу часто є вікові зміни в організмі. Вироблення сльози сльозовими залозами регулюється, зокрема, гормональними процесами в організмі. При фізіологічних вікових змінах (менопауза у жінок, андропауза у чоловіків) змінюється баланс деяких гормонів, і це часто впливає на продукцію сльози. Вона також може змінюватися за складом. Зрештою сльози стає менше, сльозова плівка не може виконувати свої функції так само добре, як раніше, з’являється відчуття сухості очей і дискомфорт. Синдром сухого ока 1 типу розвивається переважно у віці старше 50 років.
Порушення продукції сльози також може відбуватися після офтальмологічних операцій, незалежно від віку пацієнта.
Зорові навантаження
Синдром сухого ока 2 типу часто розвивається за наявності підвищених навантажень на зір. Навіть при роботі за комп’ютером у комфортних умовах через необхідність вдивлятися в екран скорочується кількість моргань. Моргати необхідно для відновлення сльозової плівки – вона оновлюється щоразу завдяки виробленій сльозі та рухові повік, які рівномірно розподіляють вологу на поверхні рогівки. Людина, яка працює за комп’ютером, може моргати в 4 рази рідше, ніж без зорового навантаження. Це означає, що сльозова плівка не оновлюється, коли це необхідно, рогівка тривало залишається недостатньо зволоженою, з’являються подразнення, сухість і дискомфорт.
Цей механізм розвитку синдрому сухості очей не пов’язаний з віком, а залежить від способу життя і зорових навантажень.
1. Ми користуємося гаджетами.
Не має значення, в який саме монітор ми дивимося, адже практично всі вони зараз максимально безпечні для зору: не відблискують, передбачають можливість налаштувати яскравість, мають високу чіткість. Синдром сухого ока розвивається через те, що ми дуже уважно дивимося на екран. Байдуже, це смартфон, планшет або ноутбук: вивчаючи інформацію не екрані, ми зосереджуємося і буквально “забуваємо” моргати. Найменш “шкідливим” для очей є просто читання з екрану, трохи більшого напруження зору вимагає введення інформації, а найбільше очам шкодять редагування текстів і робота з програмами, що використовують графіку.
Перегляд відео та фотографій з монітора також змушує нас зосередитися на зображенні.
Чим більш напружено ми вдивляємося в монітор, тим рідше моргаємо, порушуючи природний процес постійного оновлення сльозової плівки. Іноді перші ознаки синдрому сухого ока (наприклад, почервоніння очей) з’являються через кілька місяців регулярного використання гаджетів і минають після відпочинку. Однак більшість із нас використовує смартфони щодня протягом багатьох років, тому згадати момент, коли саме почали пекти або червоніти очі, досить складно.
Якщо ще років 10 тому синдром сухого ока більше загрожував тим, хто працював за комп’ютером (програмістам, редакторам, дизайнерам), то сьогодні він тією чи іншою мірою може розвинутися у кожного, хто будь-яку паузу в роботі використовує для того, щоб погортати стрічку в улюбленій соцмережі.
2. Ми “сушимо” повітря в приміщеннях заради комфорту
Шість-сім місяців на рік у квартирах і приватних будинках по всій Україні використовується опалення. Багато хто також користується опалювальними приладами додатково, щоб забезпечити комфорт у період, коли центральне опалення ще або вже не працює, а температура повітря знизилася. Зігріте повітря завжди сухіше – авжеж, якщо ви не використовуєте в приміщенні спеціальний зволожувач повітря. Якщо вологість повітря в кімнаті або офісі нижче 40%, це негативно впливає на стан всіх слизових, а також на сльозову плівку, яка захищає рогівку ока. У такому випадку, навіть якщо ви не дивитеся годинами на екран комп’ютера, сльоза все одно випаровується з поверхні ока дуже швидко і не встигає відновлюватися при морганні.
Кондиційоване повітря в спеку теж стає сухішим – неприємні відчуття в очах можуть виникати навіть при нетривалому перебуванні в приміщенні, де працює кондиціонер. Щоб уникнути дискомфорту, одночасно з кондиціонером також рекомендується використовувати зволожувач повітря і не робити температуру надто низькою, адже при низьких температурах сльозова плівка випаровується швидше, і це теж спричинятиме подразнення очей, сльозотечу, постійний дискомфорт, особливо якщо в такій атмосфері потрібно працювати за комп’ютером і напружувати зір.
З побутових умов на розвиток синдрому сухого ока також може впливати потрапляння в очі хлорованої водопровідної води – вона має подразнюючу дію.
3. Ми носимо контактні лінзи
Контактні лінзи – другий за популярністю спосіб корекції зору після використання окулярів. Лінзи зручніші та практичніші за окуляри, нині за деякими даними ними постійно користуються близько 130 млн. осіб в світі.
Сучасні контактні лінзи роблять з матеріалів, які пропускають кисень і дозволяють оку повноцінно дихати. Це стосується також лінз тривалого носіння. Однак існують правила, яких необхідно дотримуватися, щоб носіння лінз не спричиняло дискомфорту і можливого інфікування очей. За лінзами потрібно правильно доглядати і користуватися засобами, рекомендованими виробниками, не порушувати рекомендовані терміни використання та заміни лінз, а також користуватися засобами для зволоження поверхні ока. Навіть найсучасніші лінзи, на жаль, з часом стають причиною дискомфорту при носінні та сухості очей. Якщо така проблема виникає, необхідно порадитися з офтальмологом і, можливо, замінити тип лінз, якими ви користуєтеся. Якщо лінзи підходять і використовуються правильно, з дотриманням усіх гігієнічних вимог, але сухість очей і дискомфорт не минають, може бути встановлений діагноз синдром сухого ока, для лікування якого призначають спеціальні препарати.
4. Ми робимо лазерну корекцію зору
Цей метод корекції зору з кожним роком набуває все більшої популярності. Завдяки сучасним технологіям лазерна корекція цілком безпечна, абсолютно безболісна, не вимагає перебування в стаціонарі, пов’язана з мінімальними обмеженнями в період реабілітації, має мінімум протипоказань і забезпечує відмінний результат: справді хороший зір без використання будь-яких додаткових засобів корекції.
Однак в період реабілітації після лазерної корекції зору у багатьох виникають скарги, властиві синдрому сухого ока. Причому сухість і дискомфорт можливі навіть у тих пацієнтів, у яких до операції тест Ширмера, що визначає вироблення сльози, показував нормальний результат. Саме тому після лазерної корекції часто потрібне додаткове зволоження рогівки.
5. Ми приймаємо ліки, які впливають на вироблення сльози
Це стосується насамперед гормональних лікарських засобів (наприклад, препаратів гормональної замісної терапії при менопаузі, оральних контрацептивів) та антидепресантів. Зміни в балансі гормонів в організмі можуть спричиняти сухість очей, подразнення і почервоніння. Це пов’язано зі зміною складу сльози та зниженням її продукції. При гормональних змінах в організмі ліпідний (поверхневий) шар сльози змінює свою якість і склад, через що водний шар сльози, розташований під ним, випаровується швидше, ніж зазвичай. З чого складається сльоза і сльозова плівка, докладніше читайте тут
6. Ми схильні до вроджених і хронічних патологій
На жаль, ніхто не може впливати на спадкові та вроджені фактори, які погіршують здоров’я. Деякі з таких захворювань впливають на функціонування сльозових залоз і вироблення сльози.
Однією з причин розвитку синдрому сухого ока є цукровий діабет. За наявності цього ендокринного захворювання порушуються багато процесів в організмі, зокрема, гормонозалежних. Також при діабеті доводиться приймати різні препарати, і деякі з них впливають на вироблення та якість сльози.
Будь-яке хронічне офтальмологічне захворювання також може призвести до розвитку синдрому сухого ока. Причому часто причина не в самому захворюванні, а в необхідності тривалий час застосовувати очні краплі – наприклад, антибіотики при блефариті або кон’юнктивіті, чи препарати, які містять консерванти – наприклад, при глаукомі.
Існують типові симптоми цього захворювання, і це не лише відчуття сухості в очах. Є й інші ознаки:
1. Почервоніння очей, яке часто виникає наприкінці робочого дня (на ранніх стадіях захворювання) або супроводжує весь день, починаючи зранку (при запущеній формі синдрому сухого ока, за відсутності лікування).
2. Дискомфорт в очах, який пацієнти описують як “відчуття піску в очах”, “ніби щось потрапило в око”, “щось заважає під повікою”, очі часто сверблять, виникає бажання потерти око.
3. Очі стають дуже чутливими до зміни температур, вітру, яскравого світла. При впливі цих чинників може виникати сльозотеча.
4. Очі можуть сльозитися впродовж дня без явних подразників. Сльоза, яка при цьому виділяється, має іншу структуру, вона не забезпечує відновлення сльозової плівки.
5. Прояви синдрому сухого ока зазвичай помітні на обох очах, але бувають випадки, коли патологія розвивається на одному оці.
Синдром сухого ока стає все більш поширеним захворюванням у молодому віці, хоча люди старшого віку теж входять до групи ризику.
Із видів професійної діяльності з розвитком цього синдрому пов’язана будь-яка робота, що виконується тривалий час перед монітором. У групі ризику – web-дизайнери, web-розробники, програмісти, копірайтери, редактори, бухгалтери, люди, які професійно займаються комп’ютерною анімацією, працюють з базами даних тощо. “Заробити” синдром сухого ока ризикують професійні водії та любителі далеких подорожей.
До розвитку сухості очей призводить також надмірне захоплення комп’ютерними іграми, соцмережами, форумами й чатами, носіння контактних лінз, вік старше 50-ти років, наявність деяких хронічних захворювань.

Якщо ви програміст, редактор, геймер –
ви автоматично потрапляєте до найбільшої групи ризику розвитку синдрому сухого ока. Сам монітор, перед яким ви проводите багато часу, не шкодить зору. Сучасні екрани будь-яких пристроїв створені так, щоб мінімально “навантажувати” очі. Однак за нашу звичку дивитися в монітор годинами, не відриваючись і майже не моргаючи, виробники відповідальності не несуть.
Байдуже, з чим ви працюєте: з буквами, цифрами або графікою. Слова, програмний код і картинки вимагають зосередитися на деталях, щоб виконати роботу. Навряд чи ви це помічали, але, працюючи перед монітором, ви моргаєте очима значно рідше, ніж під час звичайної прогулянки містом або побутових справ. Це стосується й геймерів за улюбленою грою: якщо ви часто граєте, то рідко моргаєте.
При кожному морганні повіка розподіляє на поверхні ока вироблену сльозовими залозами сльозу, адже вона постійно випаровується. Чим рідше кліпає око, тим рідше оновлюється і та відновлюється сльозова плівка, тим інтенсивніше випаровується сльоза і тим вища ймовірність, що через кілька годин роботи очі у вас будуть червоні і пектимуть.
Якщо ви працюєте в офісі –
значна частина вашого робочого дня напевно минає за комп’ютером. Дивитися в монітор доводиться не тільки для того, щоб виконати свою роботу. На жаль, навіть відпочинок більшість офісних працівників проводить за гортанням стрічки новин, читанням статей, пошуком корисної інформації в мережі. Байдуже, ви дивитеся в монітор комп’ютера або на екран смартфона: для очей це в будь-якому випадку напруження, при якому ви рідше моргаєте. Сльозова плівка не відновлюється повністю, поступово око починає страждати від недостатнього зволоження, розвивається синдром сухого ока.
Однак в офісах є ще одна загроза: використання кондиціонерів. Кондиціонер може охолоджувати або зігрівати повітря, але в будь-якому випадку знижується його вологість. Підвищена сухість повітря в офісах – звичайне явище. Це негативно впливає на стан очей і є додатковим чинником, що провокує синдром сухого ока.

Через комплексу негативних впливів – зорового напруги в офісах в поєднанні з сухістю повітря – почали говорити про “офісному” або “моніторному” синдромі, який проявляється, в тому числі, сухістю очей у офісних працівників.

Якщо ви маєте порушення рефракції –
ви, найімовірніше, використовуєте один із методів корекції зору: носите окуляри, контактні лінзи або зробили лазерну корекцію зору. При короткозорості, далекозорості або астигматизмі обходитися без корекції практично не вдається. Якщо ви обрали контактні лінзи, то, ймовірно, знайомі з дискомфортом і відчуттям сухості, які виникають при носінні лінз. Особливо часто такі скарги з’являються у тих, хто користується лінзами давно. Натомість при лазерній корекції зору синдром сухого ока може розвинутися в процесі реабілітації після операції.
Якщо ви перенесли будь-яку офтальмологічну операцію –
лікар, ймовірно, попередив вас про те, що в післяопераційний період можлива поява дискомфорту, різі та печіння в очах, почервоніння і сухість очей. Синдром сухого ока – звичайне явище після будь-яких офтальмологічних операцій: лазерної корекції зору, заміни кришталика при катаракті, операції при глаукомі.
Щоб післяопераційний синдром сухого ока не став вашим супутником надовго, потрібно дотримуватися рекомендацій лікаря щодо використання спеціальних крапель у період після операції.

Якщо ви носите контактні лінзи –
то, мабуть, знайомі з відчуттям сухості, подразнення, різі, “піску” в очах, швидкою зоровою втомою. Людину в контактних лінзах часто можна впізнати за почервонінням очей.
Ця проблема не завжди пов’язана з неправильним використанням лінз, зокрема, порушенням правил гігієни. Іноді дискомфорт спричинений невідповідним вибором контактної оптики. Лінзи виробляють з різних матеріалів. Залежно від типу, їх потрібно знімати щодня або можна носити протягом кількох днів чи навіть тижнів. А деякі лінзи – одноразові, їх потрібно змінювати щодня. На щастя, незалежно від типу, всі сучасні лінзи максимально “дружні” до очей, пропускають кисень настільки, наскільки це можливо, є гіпоалергенними. Однак симптоми, властиві синдрому сухого ока, вони все ж провокують досить часто.
Небезпека в тому, що лінза може з часом спричиняти подразнення, здатне призвести до інфекції ока та серйозних наслідків для зору. Тому якщо ви носите контактні лінзи й скаржитеся на дискомфорт, сухість і почервоніння очей, різь, свербіж, печіння в очах, відчуття, ніби лінза заважає – зверніться до офтальмолога та знайдіть причину проблеми й спосіб її вирішення. Адже якщо ви давно користуєтеся лінзами, навряд чи варто відмовлятися від них на користь, наприклад, окулярів – надто вже контактні лінзи зручні.
Якщо вам більше 50-ти років –
ви, ймовірно, вже відчули на собі деякі зміни, які приносить із собою вік.
Навіть якщо протягом життя ви не скаржилися на проблеми із зором і очима, зараз, можливо, з’явилися перші скарги: почервоніння і втомлюваність очей, відчуття сухості, часте бажання потерти очі, відчуття, ніби щось потрапило під повіку. Це пов’язано зі зміною якості сльози та зниженням її продукції, що відбувається під впливом гормональних змін в організмі. Сухість в очах може стати постійним супутником в солідному віці. Якщо ви помітили, що почали скаржитися на дискомфорт в очах – можливо, синдром сухого ока в вашому випадку є одним із супутників віку.

Сльоза – це не тільки те, чим ми плачемо. На щастя, лити сльози доводиться рідко, але виробляється сльозова рідина постійно. Від роботи сльозових залоз і складу сльози залежить те, наскільки добре омивається і зволожується око, а також те, наскільки добре воно захищене від зовнішніх подразників.
Отже, сльоза – це прозора рідина, злегка солонувата на смак, має певний рівень кислотності (рН – 7,3-7,5), що містить мікроелементи, білки, ферменти, ліпіди…
Крім того, що сльоза містить багато різних речовин, вона ще й створює на оці сльозову плівку, що складається з трьох шарів, кожен з яких виконує певну функцію в захисті та живленні очей.
Зовнішній шар сльози – це ліпіди, тобто, жироподібні речовини, які виробляють спеціальні залози (вони називаються мейбомієвими). Саме цей шар сльозової плівки запобігає занадто швидкому випаровуванню водного шару сльози, який знаходиться нижче. Крім того, ліпідна плівка відповідає за захист поверхні ока від частинок пилу і важлива в процесі заломлення світла.
Середній шар сльозової плівки, що знаходиться під ліпідним шаром, складається з води, яка містить різні мікроелементи, білки та ферменти. Це те, що ми звикли безпосередньо вважати сльозою – її продукують сльозові залози. Рідина для зволоження і очищення поверхні ока продукується залозами безперервно. Вона рівномірно розподіляється поверхнею ока при морганні. Завдяки цьому руху повік сльозова плівка постійно оновлюється, адже її випаровування відбувається постійно – так само, як і продукція сльози.
Муциновий (або внутрішній) шар сльози – це речовина, що виробляється слизовою повік і очного яблука. Від муцинового шару сльозової плівки залежить те, наскільки рівномірно буде розподілена сльоза на поверхні ока, а також те, наскільки добре водний і ліпідний шари будуть утримуватися на рогівці. Муциновий шар також відповідає за регенерацію кон’юнктиви і сприяє швидкому загоєнню можливих її ушкоджень.
Продукція сльози пов’язана з роботою різних систем організму, і напряму залежить від балансу гормонів. Сухість слизових оболонок, зміна складу сльозової плівки і зниження вироблення сльози – проблеми, що виникають у зв’язку з віковими змінами, а також на тлі деяких ендокринних захворювань чи прийому гормональних препаратів.
Скарги, пов’язані з віковою сухістю очей, частіше виникають у жінок в період клімаксу. Через гормональні зміни, зокрема, природне зниження вироблення естрогену (жіночих статевих гормонів) часто виникають скарги на сухість слизових. Зважаючи на те, що слизова є на поверхні ока і внутрішній частині повік, то страждає й вона. Відчуття сухості очей є одним із симптомів клімактеричних порушень. Багато жінок у цей період приймають препарати гормональної замісної терапії. Вони також впливають на стан очей, спричиняючи сухість та інші прояви синдрому сухого ока.
У літньому віці також доводиться приймати й інші препарати, які можуть впливати на вироблення сльози і склад сльозової рідини.
Наприклад, при лікуванні гіпертонії багатьом пацієнтам призначають діуретики – сечогінні засоби, а також препарати групи бета-блокаторів. Вони теж можуть бути причиною синдрому сухого ока внаслідок впливу на процес вироблення сльози. Сухість очей як побічний ефект може спостерігатися і при прийомі антидепресантів.
До факторів ризику, які спричиняють зміни у виробленні сльози і стані слизових, належать захворювання ендокринної системи, серед яких цукровий діабет і хвороби щитовидної залози, а також аутоімунні хвороби, наприклад, ревматоїдний артрит.
Із офтальмологічних препаратів, що впливають на стан сльозової плівки, слід пам’ятати про очні краплі з консервантами. Їх застосовують при хронічних хворобах очей, наприклад, при глаукомі.
При запальних та інфекційних захворюваннях очей лікарі призначають антибіотики, які також негативно позначаються на стані поверхні очей і можуть спричиняти синдром сухого ока або деякі з його проявів.
Ця інформація не є підставою для самодіагностики. Навіть якщо ви скаржитеся на сухість очей, червоні очі, відчуття печіння, різь, свербіж в очах, часту зорову втому, вам необхідно звернутися до офтальмолога, щоб встановити точний діагноз. Ви також можете дізнатися більше про краплi для зволоження очей, які можете використовувати після консультації з лікарем-для цього пройдіть тест “Індивідуальний підбір препарату для захисту очей”.
Зверніть увагу, що консультація фахівця перед початком лікування обов’язкова!

Якщо ви любите подорожувати –
байдуже, за кермом власного автомобіля або в літаку, до найближчих міст чи в далекі країни. Подорож – це не тільки нові враження, а й часто – скарги, властиві синдрому сухого ока, адже він досить часто розвивається у мандрівників.
Сухість очей в салоні автомобіля та літака
Водій, який багато часу проводить за кермом, піддає свій зір великому навантаженню, особливо якщо їхати доводиться в сутінках або темний час доби. Автомобіліст за кермом моргає так само рідко, як геймер або програміст перед монітором. До того ж, у салоні машини, в залежності від пори року, використовується кондиціонер чи обігрів, які висушують повітря. Усе це провокує розвиток синдрому сухого ока.
У літаку головною причиною скарг на сухість очей є робота кондиціонера. Чим триваліший політ, тим менше в повітрі вологи, тим сухіші слизові оболонки, включаючи поверхню ока. Досвідчені мандрівники беруть із собою в літак краплі для зволоження очей – на щастя, зазвичай їх можна взяти на борт. Ще одне заспокоєння – сухість, печіння, різь в очах після подорожі в літаку зазвичай минають самі протягом найближчого часу, звичайно, якщо симптоми спричинені тільки перельотом. Якщо ви вирушаєте в гори або на море, до будь-якої місцевості з екстремальними погодними умовами, сильним холодом, вітрами, яскравим сонцем – ви теж ризикуєте “познайомитися” з синдромом сухого ока, адже його прояви часто виникають за умови впливу дуже низької температури, вітру, а також ультрафіолету.
Якщо ви маєте захворювання очей –
вам, мабуть, доводиться застосовувати препарати для їх лікування. Йдеться не про порушення рефракції: короткозорість, далекозорість та астигматизм хоч і є факторами ризику розвитку синдрому сухого ока через необхідність носити лінзи або робити лазерну корекцію, але не вимагають постійного використання лікарських засобів, що містять консерванти або інші шкідливі для очей речовини. До розвитку синдрому сухого ока можуть призвести інфекційні хвороби очей.
Інфекція може потрапити при неправильному використанні або зберіганні контактних лінз, недотриманні правил гігієни, порушенні терміну експлуатації лінзи. Якщо нерегулярно міняти розчин і чистити контейнер для лінз, не мити руки перед контактом із лінзами, намагатися використовувати пошкоджену лінзу – усе це може призвести до інфікування тканин ока.
Приєднання інфекції очей можливо також при носінні лінз у період активної форми інших інфекційних хвороб. Краще відмовитися від контактної корекції зору при застуді або грипі, тим більше, краще не починати носити лінзи в цей період.

Існують і хронічні захворювання очей, які впливають на роботу залоз, які виробляють різні шари сльозової плівки. Наприклад, при блефариті – запальному захворюванні повік – порушується робота мейбомієвих залоз, що відповідають за склад ліпідного шару сльози. Через це людина страждає підвищеною сухістю очей.
Синдром сухого ока також розвивається при вроджених або набутих дефектах сльозового каналу або сальних залоз.
Перед початком лікування синдрому сухого ока важливо проконсультуватися з офтальмологом і точно встановити діагноз. Деякі очні захворювання можуть мати схожі симптоми, тому тільки лікар після опитування пацієнта і деяких аналізів визначає, чи став причиною скарг саме синдром сухого ока.
Основним методом лікування синдрому сухого ока є призначення засобів, що заміняють природну сльозу. Їх називають сльозозамінниками, або препаратами штучної сльози. Вони випускаються у формі крапель, емульсій і гелів, компенсують дефіцит вологи, допомагають створювати і утримувати на поверхні ока сльозову плівку.
У рідкісних випадках, якщо синдром сухості очей пов’язаний з дефектами сльозового каналу, може застосовуватися хірургічне лікування.
Щоб досягти стійкого ефекту в лікуванні синдрому, важливо змінити деякі свої звички (наприклад, робити гімнастику для очей, забезпечувати очам регулярний відпочинок під час роботи за комп’ютером), а також подбати про те, щоб вологість у приміщенні завжди була нормальною.
В аптеках представлено багато різних препаратів з категорії сльозозамінників. Купуючи краплі або гель “навмання”, ви можете не отримати бажаного результату – тобто, сухість і почервоніння очей не минатимуть. Але “провини” препарату в цьому, ймовірно, не буде: засоби, що замінюють природну сльозу, містять різні діючі речовини, кожна з яких має свою сферу застосування і рекомендується в різних випадках. Тому так важливо відвідати офтальмолога перед придбанням препарату для лікування синдрому сухого ока. Лікар визначить, з чим саме пов’язані скарги: з гормональними змінами й порушенням продукції сльози, проблемами зі сльозовими залозами, наявністю запального процесу, неправильним використанням лінз, неадекватною корекцією зору окулярами, особливостями зорового навантаження або іншими факторами. Також фахівець за допомогою спеціального тесту визначить ступінь зволоженості ока. І тільки після цього призначить той чи інший препарат-сльозозамінник.
Наприклад, препарат Катіонорм призначають тим, хто має тривалі й виражені прояви синдрому сухого ока. Особливість цих крапель в тому, що вони відновлюють усі три шари сльозової плівки, а не просто короткочасно зволожують поверхню ока. Катіонорм призначають людям, які тривалий час носять контактні лінзи і відчувають при цьому дискомфорт, скаржаться на сухість очей, пов’язану з віковими змінами в організмі або прийомом гормональних лікарських засобів, змушені постійно застосовувати офтальмологічні препарати з консервантами. Катіонорм не містить консервантів і може застосовуватися протягом тривалого часу, ефективно зволожуючи поверхню ока, позбавляючи будь-яких проявів синдрому сухого ока.
Краплі для очей, що містять гіалуронову кислоту, рекомендують людям з недавніми або епізодичними скаргами, властивими синдрому сухого ока. Один з таких препаратів – Окутиарз® iз гіалуроновою кислотою надвисокої молекулярної маси. Ці краплі також не містять консервантів, можуть використовуватися тривало, добре зволожують очі, надовго відновлюють сльозову плівку на рогівці. Окутиарз призначають тим, хто щойно почав носити лінзи і скаржиться на дискомфорт, пацієнтам після офтальмологічних операцій, тим, хто має неприємні відчуття в очах після робочого дня або великих зорових навантажень.
Іноді при синдромі сухого ока призначають не тільки сльозозамінники, а й інші препарати. Це пов’язано зі ступенем вираженості симптомів, наявністю супутніх захворювань, інших факторів. У схему лікування на різних етапах також можуть бути включені:
Як встановлюють діагноз синдром сухого ока
Офтальмолог розпитує пацієнта про його скарги, особливості роботи, зорові навантаження, наявність хронічних захворювань, прийом ліків. При огляді він звертає увагу на можливі пошкодження ока, оцінює стан поверхні ока, проводить тести, які допомагають визначити, чи достатньо зволожується поверхня рогівки. На підставі отриманих результатів встановлюється діагноз синдром сухого ока.
Вправа 1: прикрийте долонями заплющені очі, злегка натисніть, утримуйте долоні кілька секунд.

Вправа 2: виберіть предмет на великій відстані, сфокусуйтеся на ньому на 15 секунд; потім розфокусуйте зір, дивлячись на предмети поблизу.

Вправа 3: обертайте розплющеними очима по колу, підведіть погляд вгору, опустіть вниз, переводьте погляд з однієї сторони в іншу, по діагоналі, при цьому не ворушіть головою.

Як обрати контактні лінзи і користуватися ними
Якщо ви вже користуєтеся контактними лінзами, то, мабуть, знаєте, що вони поділяються на дві основні групи: одноденні та планової заміни. Подальша інформація буде для вас корисна, якщо ви плануєте перейти на цей засіб корекції зору або розмірковуєте над заміною типу лінз.
Одноденні лінзи завжди одноразові, їх не можна використовувати кілька днів. Вони упаковані в стерильні блістери. Період носіння таких лінз – від декількох годин до кількох діб. Їх надягають і не знімають передбачений виробником час, не використовують повторно. Від матеріалу, з якого виготовлені такі лінзи, залежить те, як довго їх можна носити.
Лінзи планової заміни дуже популярні, адже їх можна використовувати багато разів, надягаючи вранці і знімаючи ввечері, або не знімаючи протягом декількох днів. Такі лінзи зберігають у контейнерах зі спеціальним розчином. Важливо правильно доглядати за такими лінзами, а також не використовувати їх довше, ніж рекомендує виробник.
Лінзи також поділяються за іншими критеріями: видом матеріалу, вмістом вологи, режимом заміни тощо.
| М’які контактні лінзи: якими вони бувають | Види лінз | Особливості використання, характеристики |
|---|---|---|
| За видом матеріалу |
|
Силікон-гідрогелеві лінзи вважаються найкращими з точки зору доступу кисню до ока. Водночас, вони можуть спричиняти більший дискомфорт у порівнянні з гідрогелевими. |
| За діоптрійністю | Від -12 до +12 діоптрій в середньому (нестандартні значення можна придбати на замовлення) | Силу заломлення лінз, необхідну для адекватної корекції зору, визначає офтальмолог, який призначає лінзи. Їх можна використовувати при короткозорості, далекозорості, астигматизмі. |
| За типом порушення рефракції |
|
Далекозорість та короткозорість коригуються сферичними лінзами, астигматизм - торичними, так звана "вікова далекозорість" (пресбіопія) - мультифокальними контактними лінзами. |
| За вмістом вологи | Від 30 до 80% вологи | Чим вищий вміст вологи в лінзах, тим менше кисню вони пропускають. Підбір лінз здійснюється індивідуально. |
| За кривизною лінзи | Від 8,3 до 9,0 | Кривизна лінзи визначається природною кривизною рогівки ока. Цей параметр вимірює офтальмолог, і, в залежності від результату, призначає ті чи інші лінзи. Якщо кривизна лінзи не збігається з параметрами рогівки, при носінні лінз може відчуватися дискомфорт, не буде досягнута бажана гострота зору. |
| За режимом заміни |
|
Одноденні лінзи зручно використовувати, вони не вимагають спеціального догляду, але обходяться дорожче за лінзи планової заміни. Лінзи планової заміни вимагають навичок з обробки та чищення, їх необхідно зберігати в контейнері зі спеціальним розчином. |
| За режимом носіння |
|
Лінзи денного носіння потрібно знімати на ніч, в лінзах постійного носіння можна спати. Зазвичай лінзи постійного носіння мають високі показники проникнення кисню. Але, не зважаючи на це, при носінні їх впродовж кількох діб очі можуть червоніти, ймовірне виникнення подразнення. При носінні лінз такого типу частіше виникають інфекційні та інші ускладнення. |
Використання контактних лінз вимагає відповідальності. Важливо не просто навчитися правильно встановлювати лінзу в око і виймати її, хоча новачкам часто здається проблемою саме це. Значно важливіше дотримуватися всіх правил використання лінз, користуватися лінзами різних типів тільки за призначенням і тільки так, як рекомендує виробник, уникати носіння лінз в період застуди, за обставин, коли немає змоги стежити за гігієною рук або самими лінзами. Не можна носити пошкоджені лінзи.
Контактна лінза щільно прилягає до рогівки ока, забезпечуючи гострий зір, і водночас порушуючи природний процес зволоження очей. При використанні лінз сльозова плівка “розшаровується” – одна її частина знаходиться під лінзою, інша покриває лінзу зовні. Тієї частини сльозової плівки, що знаходиться під лінзою, недостатньо, щоб повноцінно зволожувати око. А та частина плівки, що покриває лінзу, випаровується швидше, ніж без носіння лінз. В результаті контактні лінзи хоч і забезпечують відмінний зір, все ж спричиняють дискомфорт при носінні, який з часом переростає в синдром сухого ока.
Якщо при носінні лінз виникає відчуття, ніби лінза заважає, очі печуть, червоніють, слід звернутися до офтальмолога і з’ясувати причину проблеми. Якщо вона виникла через те, що око не отримує достатнього зволоження, лікар призначить препарат, який сприяє відновленню сльозової плівки і зволоженню ока, і дозволений до застосування при носінні контактних лінз.
Якщо в очах виникає дискомфорт, відчуття печіння, різі, “піску”, стороннього тіла під повіками, очі часто червоніють і швидко втомлюються, зверніться до офтальмолога, щоб з’ясувати причину скарг. Щоб дізнатися більше про деякі краплі, які фахівці призначають при синдромі сухого ока, ви можете пройти тест “Індивідуальний підбір препарату для захисту очей”.
Пройдіть тест і дізнайтеся, який засіб підійде саме вам!.
Особливо важливо звернутися до лікаря, якщо скарги виникли під час носіння контактних лінз будь-якого типу. Можливо, причина в неправильному підборі лінз або їх невмілому використанні. Однак не виключено, що скарги на сухість очей і дискомфорт виникли через розвиток синдрому сухого ока, який часто розвивається у людей, що постійно використовують контактні лінзи.
Е.А. Єгоров, «Синдром «сухого ока», асоційований з носінням контактних лінз. Особливості терапевтичного підходу », Клінічна офтальмологія № 5, 2018 стр. 2 – 5
2004 Annual Report. Contact Lens Spectrum’s annual report of major corporate and product developments and events in the contact lens industry in 2004, as well as predictions for 2005.
Аналіз українського ринку контактних лінз в 2009 р за результатами анкетування, проведеного журналом «Вісник оптометрії»

Ви переходите на сайт, інформація якого не контролюється компанією Сантен